Frühgeborene sehen sich zahlreichen Risiken ausgesetzt. Neben Herz-, Atemwegs- und Magen-Darm-Problemen können zu früh geborene Säuglinge (vor der 31. Schwangerschaftswoche) eine pädiatrische Netzhauterkrankung entwickeln, die als Frühgeborenen-Retinopathie (ROP)1 bekannt ist. Unbehandelt kann ROP dazu führen, dass sich die Netzhaut vollständig ablöst. Eine Netzhautablösung erfordert eine vitreoretinale Operation. Jedoch kann eine frühzeitige Erkennung und Intervention von ROP zur Reduzierung des langfristigen Verlustes des Sehvermögens oder völliger Erblindung betroffener Augen führen.

Bild 1
ROP ist eine Abnormalität der Netzhaut, die durch krankhaft veränderte Blutgefäße gekennzeichnet ist, die über die Netzhaut hinweg wachsen und sich ausbreiten. Diese Blutgefäße sind schwächer als normal, wodurch sie undicht werden sowie zur Vernarbung und Verschiebung der Netzhaut führen können. Das Ergebnis ist eine Netzhautablösung (Bild 1).
Frühgeborene sind einem erhöhten Risiko von ROP ausgesetzt, weil ihre Netzhaut-Blutgefäße im Verlauf der Schwangerschaft noch nicht ausreichend ausgebildet wurden. Aus diesem Grund und weil der frühgeborene Säugling sich nun außerhalb der Gebärmutter weiterentwickelt, besteht die Wahrscheinlichkeit einer abnormalen Entwicklung. Der Großteil der Säuglinge, die eine ROP entwickeln, wurde zu früh geboren und weist instabile klinische Herausforderungen auf, die die Identifizierung spezifischer Risikofaktoren schwierig machen. Zu den vorgeschlagenen Risikofaktoren gehören Verabreichung von Sauerstoff, intraventrikuläre Blutung, Sepsis, Azidose, Hypotonie, Pneumothorax, Bluttransfusion, bronchopulmonale Dysplasie, Anämie, Verabreichung von Xanthin, Apnoe und Hyper-/Hypokapnie. Alle diese Faktoren tragen zu den abnormalen Zuständen bei, unter denen sich das Auge entwickelt.2
Das Fortschreiten von ROP wird in fünf verschiedenen Stadien beschrieben, wobei Stadium 0 keine Entwicklung von ROP angibt und Stadium 5 eine Entwicklung von ROP, bei der abnormale Netzhautgefäße zu einer vollständigen Netzhautablösung geführt haben. Darüber hinaus kann eine ROP in drei Zonen des Auges auftreten. Zone 1 ist die schwerwiegendste Zone für das Vorhandensein von ROP, da diese Zone in der Mitte der Netzhaut liegt und den Sehnerv sowie die Makula einschließt. Die Zonen 2 und 3 durch die periphere Netzhaut sind Zonen, in denen das Vorhandensein von ROP weniger schwerwiegend sein kann3.
In Stadium 1 ist das Vorhandensein einer als Demarkationslinie bezeichneten Linie sichtbar, die Regionen der Netzhaut trennt, in denen Blutgefäße vorhanden sind oder nicht (vaskularisierte und avaskuläre Netzhaut).
Stadium 2 ist von einer stärkeren Demarkationslinie gekennzeichnet, während sich Gewebe in Breite und Höhe zu einer Leiste ausdehnt, die eine sogenannte fibrovaskuläre Proliferation erzeugt.

Bild 2
In Stadium 3 dehnt sich die fibrovaskuläre Proliferation (Bild 2) weiter aus und neue abnormale Blutgefäße verlaufen intern in Richtung des Glaskörpers, der den großen hinteren Hohlraum des Auges zwischen der Netzhaut und der Linse ausfüllt, oder auf und entlang der Netzhautoberfläche.
In Stadium 4 führt das Wachstum der abnormalen Blutgefäße zum Abheben von Netzhautschichten. Dies kann von einem Ophthalmologen als eine partielle Netzhautablösung erfasst werden und möglicherweise zu einem Verlust des Sehvermögens führen.

Bild 3
Schließlich ist in Stadium 5 eine vollständige Netzhautablösung (Bild 3) zu verzeichnen. An diesem Punkt ist die rückseitige Schicht des Auges vollständig von der Quelle seiner Sauerstoffversorgung abgelöst, was zu Erblindung führen kann.
Gelegentlich bilden sich Exsudate entlang der Netzhautgefäße in Kombination mit Verstopfung und Schlängelung der Gefäße am hinteren Augenpol. Diese Entzündung kann sich ohne Intervention beilegen, führt jedoch häufig zu Gefäßschrumpfung und Narbenbildung. Dadurch kann wiederum eine Verlagerung der Makula verursacht werden. Plus-Disease kann durch arterielle Schlängelung und venöse Dilatation am hinteren Augenpol gekennzeichnet sein. Multizentrische klinische Prüfungen haben ausdrücklich ≥2 Quadranten dieses Grades von vaskulären Veränderungen als Kriterium gefordert, um das Vorhandensein von Plus-Disease zu diagnostizieren.4 Der mit Plus-Disease in Zusammenhang stehende Ablauf geht fast immer einer partiellen oder vollständigen Netzhautablösung voraus5.
Die frühzeitige Erkennung des Fortschreitens der Krankheit ist entscheidend, und es stehen zahlreiche nicht-chirurgische ROP-Behandlungen zur Verfügung. In Stadium 1 und 2 kann sich der Zustand des Säuglings ohne Behandlung verbessern – eine fortgesetzte Beobachtung der Krankheit auf Verschlechterung ist jedoch unerlässlich. In späteren Stadien sind zwei Therapien für die Behandlung von ROP indiziert: Die erste Therapie erfolgt in Form von intravitrealen Anti-VEGF-Injektionen, die das Wachstum abnormaler Blutzellen blockieren. Die zweite Therapie umfasst eine Laserbehandlung, bei der ein Bereich der Netzhaut zerstört und das Wachstum abnormaler Blutgefäße verhindert wird6.
Bei etwa 90 % der Säuglinge, die ROP entwickeln, ist keine Behandlung erforderlich7. Bei den etwa 10 % der verbleibenden Säuglinge bleibt das Risiko von Augenproblemen wie Kurzsichtigkeit, Schielen oder Schwachsichtigkeit jedoch hoch. Dies sind Störungen, die gewöhnlich behandelbar oder korrigierbar sind. Makulaektopie, Nystagmus, Netzhautrisse, Katarakt, Mikro-Hornhaut und Engwinkelglaukom können ebenfalls zu verringerter Sehschärfe führen. Bei Säuglingen mit Stadium 4 oder 5 besteht das Risiko einer Netzhautablösung.
Aus diesem Grund kann der Nutzen einer Diagnose und Überwachung von ROP, die so frühzeitig wie möglich erfolgt, nicht genug betont werden.
Es gibt zwei Kategorien von Säuglingen, die das höchste Risiko für ROP aufweisen und daher gescreent werden müssen: ein Geburtsgewicht von 1500 Gramm oder weniger oder ein Gestationsalter von weniger als 31 Wochen. Darüber hinaus können Säuglinge mit einem Geburtsgewicht von bis zu 2000 Gramm oder einem Alter von mehr als 30 Wochen gescreent werden, wenn ihr betreuender Kinderarzt oder Neonatologe der Überzeugung ist, dass ein ROP-Risiko gegeben ist, was u. a. unter folgenden Umständen der Fall ist:

Bild 4
In zahlreichen Einrichtungen beinhaltet das standardmäßige Verfahren zum Screening auf ROP die binokulare indirekte Ophthalmoskopie (BIO), die von einem Ophthalmologen durchgeführt wird. Zur Verbesserung des Sichtfeldes wird eine Pupillenerweiterung verwendet, ein Lidspreizer (Bild 4) wird eingesetzt, um das unbeabsichtigte Schließen des Auges des Säuglings zu verhindern, und sklerale Depression wird, sofern erforderlich, zur Untersuchung der Netzhaut im Profil verwendet9.
Dilatationstropfen sollten von Ärzten nach bestem Wissen verabreicht werden. Es sollte eine ausreichende Dosis verwendet werden, um die Untersuchung des Augenhintergrundes zu ermöglichen. Jedoch können zahlreiche Tropfen negative Auswirkungen auf das Herz-Kreislauf- bzw. Magen-Darm-System eines Säuglings haben. Wenn die Pupillen eines Säuglings nicht mit einer ausreichenden Dosis weitgestellt werden können, kann dies ein Symptom einer fortgeschrittenen ROP sein.10
Schließlich tritt ROP gewöhnlich in beiden Augen auf und kann in einem der Augen ungleichmäßig fortschreiten. Daher sind meist mehrere Screenings erforderlich, um sicherzustellen, dass die Netzhaut in beiden Augen vollständig vaskularisiert ist.

Digitale Bildgebung mit ultraweitem Sehfeld (Ultra-wide Field Digital Imaging, UWFI) hat zahlreiche Vorteile beim ROP-Screeningverfahren demonstriert. Dazu gehören ein 130 Grad weites Sehfeld der Netzhaut und die Vorteile der Nutzung eines telemedizinischen Ansatzes.
Eine fotografische Dokumentation ist ebenfalls nützlich, insbesondere unter Berücksichtigung medizinisch-rechtlicher Aspekte, und da durch Weiterleitung von Bildern per Telemedizin geografische Grenzen der frühzeitigen Erkennung und Diagnose von ROP überwunden werden können.
UWFI-Bildgebung kann von medizinischem Fachpersonal durchgeführt werden, das in diesem Verfahren geschult wurde. Dies reduziert die Notwendigkeit, dass ein Ophthalmologe die NICU aufsuchen muss, um Säuglinge selbst zu untersuchen.
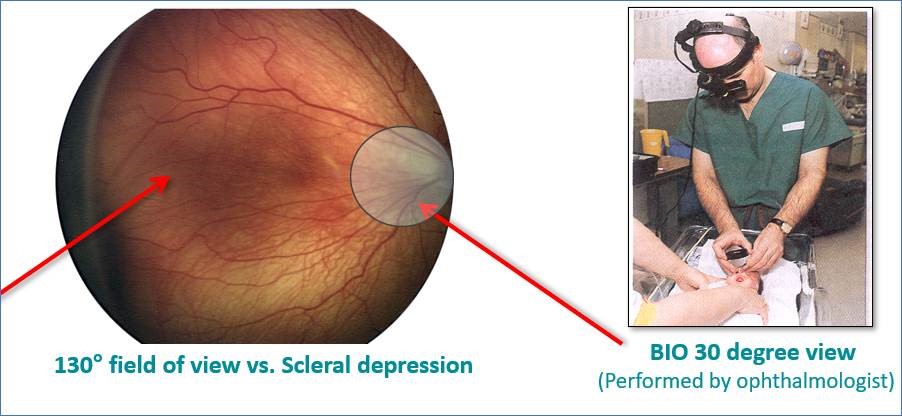
Mit einem vollen 130 Grad weiten Sehfeld der Netzhaut und der zum Patent angemeldeten Light Shaping Technology – im Gegensatz zu 30 Grad bei binokularer indirekter Ophthalmoskopie (Bild 5) – kann das RetCam Envision™ System von Natus äußerst präzise und objektive diagnostische Bilder liefern. Der dabei zum Einsatz kommende Arbeitsablauf ist intuitiv und nahtlos für das Personal und möglicherweise weniger belastend für den Säugling. Dieses System ermöglicht Ophthalmologen nicht nur die Diagnose von ROP, sondern eignet sich auch für die Ausbildung von anderem medizinischen Fachpersonal sowie als Lernmittel für Eltern und Erziehungsberechtigte.
RetCam Envision ist ein perfektes Beispiel dafür, wie fortgeschrittene Technik praktische Anwendungsprobleme beheben kann. Das System ist einfach zu verwenden und in jede Neugeborenen-Intensivstations-Umgebung (NICU) zu integrieren und bietet NICU-Mitarbeitern die Kontrolle über den Screening-Prozess sowie die Fähigkeit, Augenuntersuchungen basierend auf ihren Kenntnissen über den Patientenstatus einzuplanen.
Literatur:
1. 031473A _Retinopathy of Prematurity, MODULE 2: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
2. A Review of Retinopathy of Prematurity and Long-Term Outcomes (medscape.com)
3. 031473A _Retinopathy of Prematurity, Slide 25-26: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
4. https://www.aao.org/current-insight/diagnosis-of-plus-disease-in-retinopathy-prematuri
5. A Review of Retinopathy of Prematurity and Long-Term Outcomes (medscape.com)
6. 031473A _Retinopathy of Prematurity, Slide 16: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
7. https://www.nei.nih.gov/learn-about-eye-health/eye-conditions-and-diseases/retinopathy-prematurity
8. 031473A _Retinopathy of Prematurity, Slides 18 and 20: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
9. 031473A _Retinopathy of Prematurity, Slide 33: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
10. 031473A _Retinopathy of Prematurity, Slide 18: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
037009 RevA