Una nacimiento prematuro supone muchos riesgos. Además de problemas cardíacos, respiratorios y gastrointestinales, los bebés que nacen de manera prematura (antes de la semana 31 de gestación) pueden desarrollar una enfermedad que afecta a la retina denominada retinopatía del prematuro (ROP, por sus siglas en inglés)1. Si no se trata, la ROP puede ocasionar que la retina se desprenda por completo. Para solucionar un problema de desprendimiento de retina se necesita llevar a cabo una cirugía vitreoretinal; sin embargo, una detección e intervención tempranas pueden reducir la pérdida visual a largo plazo o la ceguera total de los ojos afectados.

Imagen 1
La ROP es una anomalía en la retina que se caracteriza por unos vasos sanguíneos anormales que crecen y se propagan por la retina. Estos vasos sanguíneos son más débiles de lo normal, lo que significa que pueden tener fugas, dando origen a la formación de cicatrices en la retina y sacándola de su posición. El resultado es un desprendimiento de la retina (imagen 1).
Los bebés prematuros tienen un mayor riesgo de sufrir ROP porque los vasos sanguíneos de su retina no han tenido tiempo suficiente para desarrollarse en su totalidad durante la gestación. El hecho de que el bebé prematuro esté ahora desarrollándose fuera del útero hace que exista la posibilidad de que se produzca un desarrollo anormal. La mayoría de los bebés que desarrollan ROP han nacido de manera prematura y padecen problemas clínicos inestables que dificultan la identificación de factores de riesgo específicos. Algunos de los factores de riesgo propuestos son administración de oxígeno, hemorragia intraventricular, sepsis, acidosis, hipotensión, neumotórax, transfusiones sanguíneas, displasia broncopulmonar, anemia, administración de xantina, apnea e hiper/hipocarbia. Todos estos factores contribuyen a condiciones anómalas bajo las cuales se desarrolla el ojo.2
Dentro de la ROP, se distinguen cinco fases distintas: en la fase cero no hay desarrollo de ROP, y en la fase cinco la ROP se desarrolla de manera que los vasos anormales de la retina provocan un desprendimiento total de la misma. Además, la ROP puede producirse en tres zonas oculares. La zona uno es la más sensible en la que puede presentarse la ROP ya que es el corazón de la retina e incluye el nervio óptico y la mácula. Las zonas dos y tres situadas en la retina periférica es donde la presencia de la ROP puede resultar menos grave3.
En la fase 1, puede observarse la presencia de una línea conocida como línea de demarcación que separa las regiones con y sin suministro por parte de los vasos sanguíneos (retina vascular y avascular).
En la fase 2, la línea de demarcación se vuelve más gruesa a medida que el tejido se acumula en una cresta, que tiene anchura y altura, creándose lo que se conoce como cresta fibrovascular.

Imagen 2
En la fase 3, la cresta fibrovascular (imagen 2) aumenta de volumen y nuevos vasos sanguíneos anormales proliferan a nivel interno hacia del humor vítreo que rellena la cavidad trasera grande del ojo situada entre la retina y la lente o en y a lo largo de la superficie de la retina.
En la fase 4, el crecimiento de los vasos sanguíneos anormales será tan grande que empiezan a desprenderse las capas de la retina. Esto es algo que un oftalmólogo puede registrar como un desprendimiento parcial de la retina y potencialmente puede producir una pérdida de visión.

Imagen 3
Finalmente, en la fase 5, se observa un desprendimiento total de la retina (imagen 3). En este punto, la capa trasera del ojo está totalmente desprendida de su fuente de oxígeno, lo que puede ocasionar ceguera.
En ocasiones, se forman exudados a lo largo de los vasos retinianos con dilatación y tortuosidad de los vasos de los polos posteriores. Esta inflamación puede resolverse sin la necesidad de intervención. Sin embargo, muchas veces produce la contracción de los vasos y la formación de cicatrices, lo que provoca el desplazamiento de la mácula. La enfermedad «plus» puede estar caracterizada por dicha tortuosidad arterial y dilatación venosa en el polo posterior. Los ensayos clínicos multicéntricos han requerido explícitamente ≥2 cuadrantes de este grado de cambio vascular para diagnosticar la presencia de la enfermedad «plus».4 La secuencia asociada a la enfermedad «plus» suele siempre preceder a un desprendimiento parcial o total de la retina5.
La detección temprana del avance de la enfermedad es esencial ya que existen diversos tratamientos no quirúrgicos para la ROP. En la Fase 1 y 2, el bebé puede mejorar sin tratamiento, pero es crucial hacer un seguimiento continuo para ver si empeora la afección. En las fases posteriores hay dos terapias indicadas para tratar la ROP: la primera es en formato de inyecciones intravítreas anti-VEGF, que bloquean el crecimiento de las células anormales de la sangre, y la segunda es un tratamiento láser diseñado para destruir la retina y prevenir el crecimiento anormal de los vasos sanguíneos6.
Aproximadamente el 90 % de los bebés que desarrollan ROP no requieren tratamiento7. Sin embargo, aproximadamente el 10 % seguirá teniendo un alto riesgo de padecer problemas oculares como miopía, estrabismo u ojo vago, condiciones que normalmente se pueden tratar o corregir. La ectopia macular, el nistagmo, los desgarros de retina, las cataratas, una microcórnea y el glaucoma de ángulo cerrado también pueden producir una disminución de la agudeza visual. Los bebés en la fase 4 o 5 de esta afección corren el riesgo de padecer desprendimiento de retina.
De ahí la enorme importancia de diagnosticar y monitorizar la ROP lo antes posible.
Existen dos categorías de bebés que tienen el mayor riesgo de padecer ROP a los cuales hay que hacer revisiones: los nacidos con un peso de 1500 gramos o menos, o aquellos nacidos con una edad gestacional inferior a las 31 semanas. Además, los bebés con un peso de hasta 2000 gramos o una edad gestacional de más de 30 semanas pueden someterse a pruebas de diagnóstico si el pediatra o el neonatólogo cree que el bebé tiene riesgo de padecer ROP, como por ejemplo ocurre en los siguientes casos:

Imagen 4
En muchos centros, la técnica de detección de la ROP estándar es la oftalmoscopía indirecta binocular (o BIO, por sus siglas en inglés), que la realiza un oftalmólogo. La dilatación de la pupila se utiliza para mejorar el campo de visión; se emplea un espéculo de párpados (imagen 4) para evitar que el bebé cierre el ojo de manera involuntaria y se usa la depresión escleral para examinar la retina en el perfil cuando es necesario9.
Los médicos deben actuar con el máximo juicio profesional al suministrar gotas de dilatación. Debe emplearse una dosis que sea suficiente para permitir examinar el fondo de los ojos, pero aplicar varias gotas pueden tener efectos adversos en el sistema cardiovascular y/o gastrointestinal del bebé. Si las pupilas de un bebé no se dilatan con una dosis adecuada, ello puede ser un síntoma de ROP en una fase avanzada.10
Por último, indicar que la ROP suele producirse en ambos ojos y puede avanzar de manera desigual en cualquiera de ellos. Por tanto, a veces es necesario realizar varias revisiones para asegurarse de que ambas retinas están totalmente vascularizadas en ambos ojos.

La obtención de imágenes digitales de campo ultra ancho (o UWFI, por sus siglas en inglés) ha demostrado aportar grandes beneficios al proceso de evaluación de la ROP, principalmente por el ancho campo de visión de la retina de 130 grados y a la ventaja de poder utilizar la telemedicina.
La documentación fotográfica es beneficiosa, especialmente si se tienen en cuenta los aspectos médico-legales y que el hecho de compartir las imágenes a través de la telemedicina permite derribar las barreras geográficas que impiden la detección y el diagnóstico temprano de la ROP.
La obtención de imágenes UWFI puede realizarla cualquier profesional de la salud formado en esta técnica, reduciendo la necesidad de que un oftalmólogo tenga que desplazarse a la UCI de neonatos para examinar directamente a los bebés.
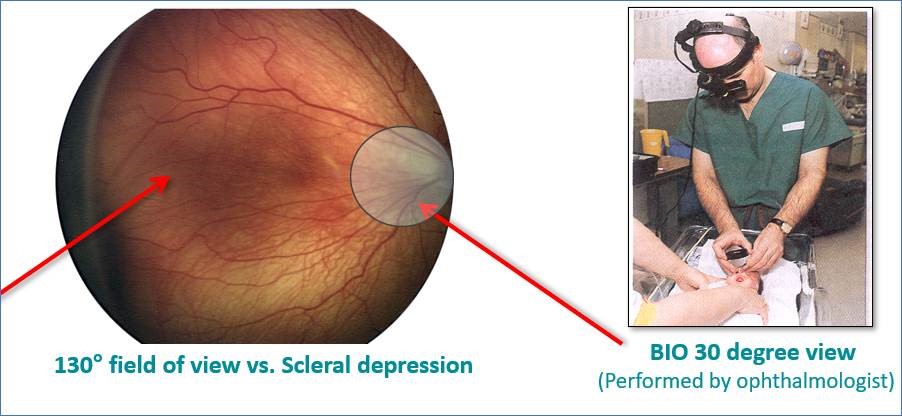
Gracias a un campo de visión completo de 130 grados de la retina y la tecnología Light Shaping Technology pendiente de patente, en comparación con los 30 grados de la oftalmoscopía indirecta binocular (imagen 5), el RetCam Envision™ de Natus puede generar imágenes de diagnóstico muy precisas y objetivas con un flujo de trabajo intuitivo y sin contratiempos para el personal y potencialmente un menor estrés para el bebé. Este dispositivo no solo permite a los oftalmólogos diagnosticar la ROP sino que también actúa a modo de herramienta de aprendizaje para otros profesionales de la salud y como recurso formativo para padres y tutores.
RetCam Envision es un claro ejemplo de cómo la tecnología avanzada es sinónimo de un uso práctico de la misma. Este avanzado equipo es fácil de usar, se integra en cualquier entorno de unidad de cuidados intensivos de neonatos y ofrece a su personal el control del proceso de evaluación y la capacidad de programar exámenes en base a su conocimiento del estado del paciente.
Referencias:
1. 031473A _Retinopathy of Prematurity, MODULE 2: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
2. A Review of Retinopathy of Prematurity and Long-Term Outcomes (medscape.com)
3. 031473A _Retinopathy of Prematurity, Slide 25-26: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
4. https://www.aao.org/current-insight/diagnosis-of-plus-disease-in-retinopathy-prematuri
5. A Review of Retinopathy of Prematurity and Long-Term Outcomes (medscape.com)
6. 031473A _Retinopathy of Prematurity, Slide 16: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
7. https://www.nei.nih.gov/learn-about-eye-health/eye-conditions-and-diseases/retinopathy-prematurity
8. 031473A _Retinopathy of Prematurity, Slides 18 and 20: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
9. 031473A _Retinopathy of Prematurity, Slide 33: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
10. 031473A _Retinopathy of Prematurity, Slide 18: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
037010 RevA