Il parto prematuro comporta diversi rischi. Oltre ai problemi cardiaci, respiratori e gastrointestinali, i neonati che nascono prematuri (prima della 31esima settimana di gestazione) possono iniziare a sviluppare una patologia pediatrica della retina nota come retinopatia del prematuro (ROP)1. Se non curata, la ROP può causare il distacco completo della retina. Il distacco della retina richiede un intervento al vitreoretinale per aggiustarlo, ma l’individuazione e l’intervento tempestivo possono ridurre la perdita della vista nel lungo periodo o la cecità completa dell’occhio interessato.

immagine 1
La ROP è un’anomalia della retina caratterizzata da vasi sanguigni anormali che crescono e si diffondono sulla retina. Questi vasi sanguigni sono più deboli della norma, ciò significa che possono avere delle perdite creando cicatrici sulla retina e spostandola dalla sua posizione. Il risultato è il distacco della retina (immagine 1).
I neonati prematuri hanno un rischio maggiore di sviluppare la ROP perché i vasi sanguigni della retina non hanno avuto tempo di svilupparsi completamente durante la gestazione. A causa di ciò e del fatto che i bambini nati pretermine si sviluppano poi al di fuori dell’utero, c’è la possibilità che si verifichi uno sviluppo anomalo. La maggioranza dei neonati che sviluppano la ROP sono nati pretermine e hanno un quadro clinico instabile che rende difficile individuare specifici fattori di rischio. I fattori di rischio proposti sono la somministrazione di ossigeno, l’emorragia intraventricolare, la sepsi, l’acidosi, l’ipotensione, il pneumotorace, le trasfusioni ematiche, la displasia broncopolmonare, l’anemia, la somministrazione di xantina, l’apnea e l’iper/ipocarbia. Tutti questi fattori contribuiscono alle condizioni anormali nelle quali l’occhio del neonato si sviluppa.2
La progressione della ROP è descritta in cinque fasi distinte, con la fase zero che indica l’assenza di sviluppo di ROP e la fase cinque che indica lo sviluppo di ROP in cui i vasi anormali della retina ne hanno causato il distacco completo. Inoltre la ROP può verificarsi in tre zone oculari. Se la ROP è presente nella zona uno è la più grave, dal momento che è il centro della retina e include il nervo ottico e la macula. Se la ROP è presente nelle zone due e tre nella parte periferica della retina potrebbe essere meno grave3.
Nella fase 1, è possibile vedere la presenza di una linea, conosciuta come linea di demarcazione, che separa le aree della retina che sono e non sono irrorate dai vasi sanguigni (retina vascolare e avascolare).
Nella fase 2, la linea di demarcazione si ispessisce dal momento che i tessuti crescono a formare una cresta che ha una certa ampiezza e altezza e che crea la cosiddetta cresta fibrovascolare.

Immagine 2
Nella fase 3, la cresta fibrovascolare (Immagine 2) aumenta di dimensioni e i nuovi vasi sanguigni anormali si estendono internamente verso l’umor vitreo che riempie l’ampia cavità posteriore dell’occhio tra la retina e il cristallino o sopra e lungo la superficie della retina.
Nella fase 4, la crescita dei vasi sanguigni anormali sarà tale da iniziare a spostare strati della retina. Ciò può essere identificato da un oculista come un distacco parziale della retina e può portare alla perdita della vista.

immagine 3
Infine, nella fase 5, si osserva un distacco completo della retina (immagine 3). A questo punto lo strato posteriore dell’occhio è completamente distaccato dalla sua fonte di ossigeno e ciò può portare alla cecità.
Occasionalmente si forma dell’essudato lungo i vasi della retina con ristagno e tortuosità dei vasi del polo posteriore. Questa infiammazione può risolversi senza intervento chirurgico. Tuttavia, spesso causa contrazione dei vasi e formazione di cicatrici che portano alla dislocazione della macula. Inoltre la malattia può essere caratterizzata da tortuosità delle arterie e dilatazione delle vene del polo posteriore. Trial clinici effettuati in diversi centri hanno evidenziato espressamente il requisito di ≥2 quadranti di questo livello di cambiamento vascolare per diagnosticare la presenza di un’ulteriore patologia.4 La sequenza associata all’ulteriore patologia precede quasi sempre il distacco completo o parziale della retina5.
L’individuazione precoce del progresso della malattia è fondamentale e ci sono diverse opzioni di trattamento per la ROP che non richiedono la chirurgia. Nelle fasi 1 e 2 le condizioni del neonato possono migliorare senza trattamento, ma è fondamentale tenerlo sotto osservazione costante per controllare che non peggiorino. Nelle fasi più avanzate vi sono due terapie indicate per la ROP: la prima sotto forma di iniezioni intravitreali di farmaci anti-VEGF che bloccano la crescita delle cellule ematiche anormali e la seconda è invece un trattamento con laser pensato per distruggere la retina e prevenire la crescita dei vasi sanguigni anormali6.
Il 90% circa dei neonati che sviluppano ROP non richiedono alcun trattamento7. Tuttavia il 10% circa avrà un alto rischio di sviluppare in futuro problemi agli occhi come miopia, strabismo o ambliopia, patologie che sono generalmente trattabili o correggibili. L’ectopia maculare, il nistagmo, la rottura della retina, la cataratta, la microcornea e il glaucoma ad angolo chiuso possono portare a una riduzione dell’acutezza visiva. I neonati che presentano le fasi 4 o 5 sono a rischio di distacco della retina.
Di conseguenza non si deve sottovalutare l’importanza della diagnosi tempestiva e del monitoraggio della ROP.
Sono due le categorie di bambini che hanno un rischio maggiore di sviluppare ROP e devono essere sottoposti a screening: i neonati con un peso alla nascita pari o inferiore a 1500 grammi o i nati prima della 31esima settimana di gestazione. Inoltre possono essere sottoposti a screening i neonati con un peso fino ai 2000 grammi o nati dopo la 30esima settimana se il loro pediatra o neonatologo li considera a rischio di sviluppare ROP, come nei seguenti casi:

immagine 4
In molte strutture la tecnica di default per lo screening per ROP include l’oftalmoscopia indiretta binoculare (BIO) che viene svolta da un oculista. La dilatazione delle pupille viene usata per migliorare il campo visivo, uno speculum palpebrale (immagine 4) viene usato per evitare che l’occhio del neonato si chiuda involontariamente e la depressione sclerale si usa per esaminare la retina di profilo quando necessario9.
I medici devono esercitare al meglio la loro capacità di giudizio nella somministrazione delle gocce dilatatorie. Deve essere impiegato un dosaggio sufficiente per permettere di esaminare il fondo, ma un numero elevato di gocce può produrre effetti avversi sull’apparato cardiovascolare e/o gastrointestinale del neonato. Se le pupille di un neonato non si dilatano con un dosaggio adeguato, ciò può essere un sintomo di ROP in stadio avanzato.10
In ultimo, la ROP di solito si verifica in entrambi gli occhi e può avere una progressione diversa in ciascun occhio. Di conseguenza di norma sono necessari diversi screening per assicurarsi che le retine di entrambi gli occhi siano completamente vascolarizzate.

È stato dimostrato che l’imaging digitale ultra-wide field (UWFI) ha molti benefici nel processo di screening per ROP: nello specifico una vista della retina a campo ampio pari a 130 gradi e il vantaggio di utilizzare la telemedicina.
La documentazione fotografica è vantaggiosa, soprattutto quando si considerano gli aspetti medico-legali e la condivisione delle immagini tramite la telemedicina elimina le barriere geografiche per l’individuazione e la diagnosi precoce della ROP.
L’imaging UWFI può essere effettuata da qualsiasi operatore sanitario formato per utilizzare questa tecnica; ciò riduce la necessità della presenza di un oculista nell’UTIN per visitare di persona i neonati.
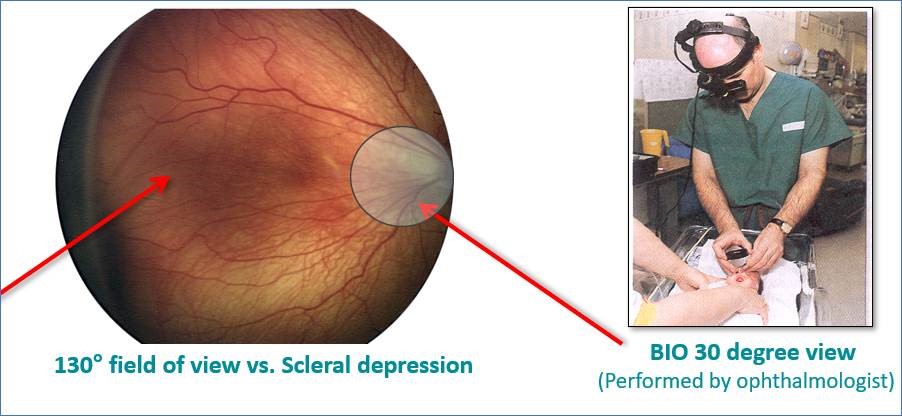
Con la tecnologia Light Shaping in attesa di brevetto con un campo visivo completo della retina pari a 130 gradi, rispetto ai 30 gradi per l’oftalmoscopia indiretta binoculare (immagine 5), RetCam Envision™ di Natus può produrre immagini diagnostiche obiettive e di elevata precisione con un flusso di lavoro intuitivo e omogeneo per lo staff e potenzialmente meno stressante per il neonato. Ciò non solo consente all’oculista di diagnosticare la ROP, ma fornisce anche uno strumento di apprendimento per altri operatori sanitari oltre ad avere un valore didattico per genitori e tutori.
RetCam Envision è un perfetto esempio di tecnologia avanzata che incontra l’applicazione pratica. È facile da usare e da integrare in qualsiasi ambiente di terapia intensiva neonatale e fornisce al personale dell’UTIN il controllo del processo di screening e la possibilità di programmare esami in base alla loro conoscenza dello stato del paziente.
paciente.
Bibliografia:
1. 031473A _Retinopathy of Prematurity, MODULE 2: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
2. A Review of Retinopathy of Prematurity and Long-Term Outcomes (medscape.com)
3. 031473A _Retinopathy of Prematurity, Slide 25-26: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
4. https://www.aao.org/current-insight/diagnosis-of-plus-disease-in-retinopathy-prematuri
5. A Review of Retinopathy of Prematurity and Long-Term Outcomes (medscape.com)
6. 031473A _Retinopathy of Prematurity, Slide 16: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
7. https://www.nei.nih.gov/learn-about-eye-health/eye-conditions-and-diseases/retinopathy-prematurity
8. 031473A _Retinopathy of Prematurity, Slides 18 and 20: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
9. 031473A _Retinopathy of Prematurity, Slide 33: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
10. 031473A _Retinopathy of Prematurity, Slide 18: https://vision-care.academy/pediatric-eye-disease-retinopathy-of-prematurity/
037011 RevA