Guía de ayuda para pacientes con apnea del sueño: desde el estudio del sueño con PSG al tratamiento

El sueño es un componente esencial de la salud y el bienestar general de cada persona ya que repercute en importantes funciones del cuerpo tales como la conservación de la energía, la restitución de funciones autónomas, la consolidación de la memoria, la regulación del sistema inmune y la restauración cerebral. Como consecuencia, una duración del sueño insuficiente y una mala calidad de este provocadas por la apnea del sueño puede derivar en problemas cardiovasculares importantes tales como presión arterial alta, infartos y ataques al corazón.
Si le gustaría saber más sobre la prueba de latencia múltiple del sueño y las pruebas de mantenimiento de la vigilia en adultos, puede que le interese nuestro eSeminar bajo demanda.
En esta guía, puede explorar procedimientos médicos que le ayudarán a apoyar al paciente en procesos como la detección de síntomas de trastornos del sueño, estudios de polisomnografía y el tratamiento de la apnea del sueño. Esta guía incluye:
⇒ ⇒ Las 5 fases del sueño
⇒ Trastornos del sueño más habituales
⇒ ¿Cuáles son los diferentes tipos de apnea del sueño?
⇒ ¿Cuáles son los síntomas de la apnea del sueño?
⇒ Cómo diagnosticar la apnea del sueño con polisomnografía
⇒ Niveles de estudios del sueño con PSG
⇒ Resultados de la polisomnografía en pacientes con ASO
⇒ Cómo tratar la apnea del sueño
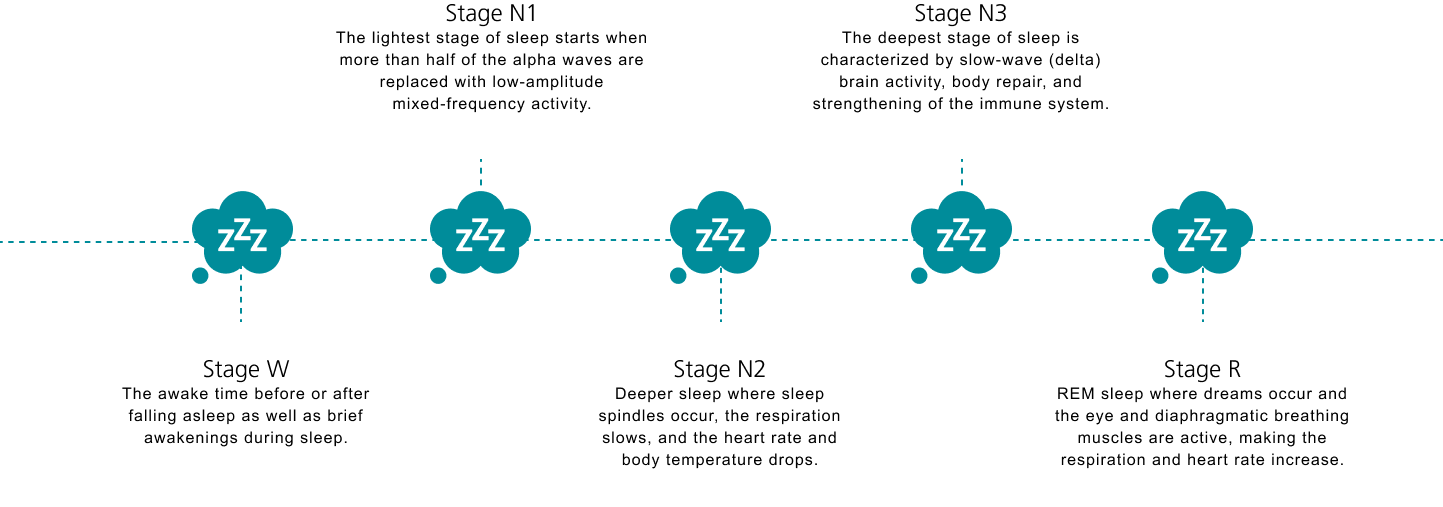
El sueño es un estado conductual reversible de desconexión perceptual del entorno y de falta de reacción al mismo; consta de cinco fases: Sueño ligero, N1, N2, N3 y sueño con movimiento rápido de ojos (REM, por sus siglas en inglés). Normalmente una persona pasa por las fases N1-N3 del sueño con movimiento no rápido de ojos antes de entrar en la fase REM.
Para llegar a esta última fase, transcurren entre una y dos horas una vez que una persona se ha quedado dormida. El ciclo se repite de tres a cuatro veces cada noche y la mayor parte del sueño de las personas adultas tiene lugar en la fase N2.
Los trastornos respiratorios relacionados con el sueño se caracterizan por una respiración anormal durante el sueño y se dividen en cuatro tipos diferentes:
Los trastornos por movimiento durante el sueño ocasionan movimiento durante o antes del sueño que pueden dificultar quedarse dormido o permanecer dormido. Estos son algunos trastornos por movimiento durante el sueño:
La narcolepsia se caracteriza por una somnolencia extrema durante el día y puede causar ataques repentinos de sueño en mitad de actividades como comer, caminar o conducir.
El insomnio idiopático hace que los pacientes tengan demasiado sueño durante el día incluso si han dormido bien o de manera prolongada durante la noche. Al igual que en la narcolepsia, la necesidad de dormir puede aparecer en cualquier momento del día, lo que puede suponer un peligro si, por ejemplo, el paciente está conduciendo.
Las parasomnias son tipos de experiencias o eventos perturbadores que pueden darse justo antes de que el paciente se duerma, mientras está durmiendo o mientras se despierta. Estos son algunos de estos eventos:
El trastorno del comportamiento del sueño REM (RBD) es un tipo de parasomnia en la que los pacientes exteriorizan sueños intensos cuando duermen gritando, sudando, dando puñetazos, dando patadas o incluso saltando.
Los trastornos del ritmo circadiano son interrupciones del reloj interno de un paciente que regula una variedad de procesos biológicos, lo que dificulta seguir patrones de sueño normales. Algunos de los trastornos del ritmo circadiano son:
El insomnio supone una dificultad para dormirse así como para permanecer dormido durante la noche, además de provocar síntomas durante el día. Existen dos tipos de insomnio:
Insomnio transitorio
Insomnio crónico
Source: http://sleepeducation.org/sleep-disorders-by-category
La apnea del sueño central (ASC) se produce cuando el cuerpo no responde a las señales del sistema cerebral para controlar los músculos que participan en la respiración, lo que ocasiona una respiración más lenta y superficial. Existen diferentes tipos de ASC, incluida la ASC ocasionada por la respiración de Cheyne-Stokes, respiración periódica a gran altitud, afecciones médicas o neurológicas sin respiración de Cheyne-Stokes.
La apnea del sueño obstructiva (ASO) es el tipo de trastorno de la respiración relacionada con el sueño más habitual. Estudios recientes han revelado que 1 de cada 5 adultos de todo el mundo padecen ASO y que es muy probable que el número de personas que sufre ASO siga creciendo en el futuro debido a factores demográficos y de otra índole.
La ASO se caracteriza por episodios recurrentes de colapso total o parcial de las vías respiratorias superiores durante el sueño debido a distintas causas tales como:
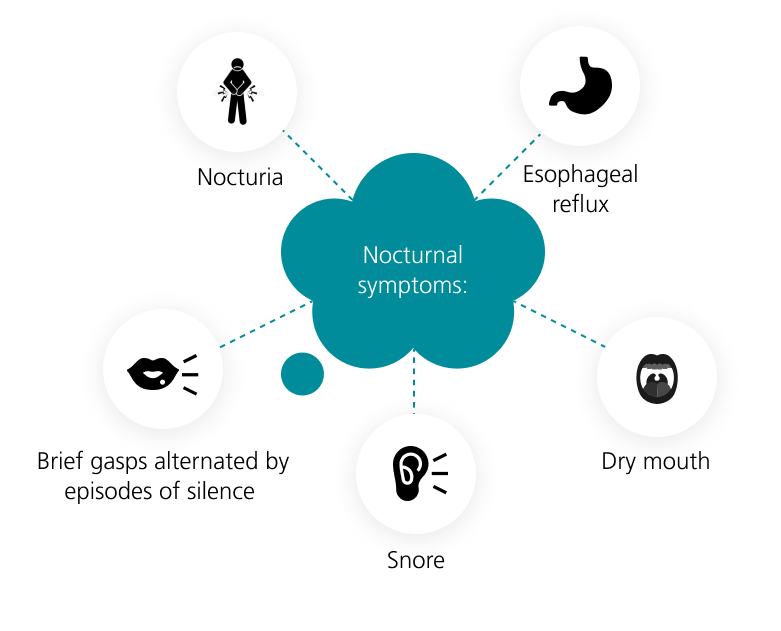
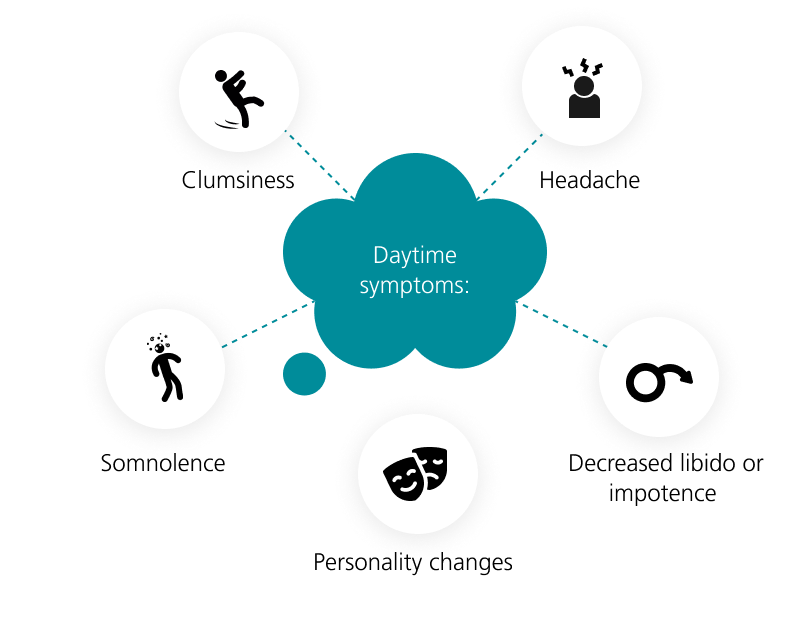
Los síntomas de la apnea del sueño pueden clasificarse en síntomas nocturnos y diurnos. Entre los principales se incluyen:
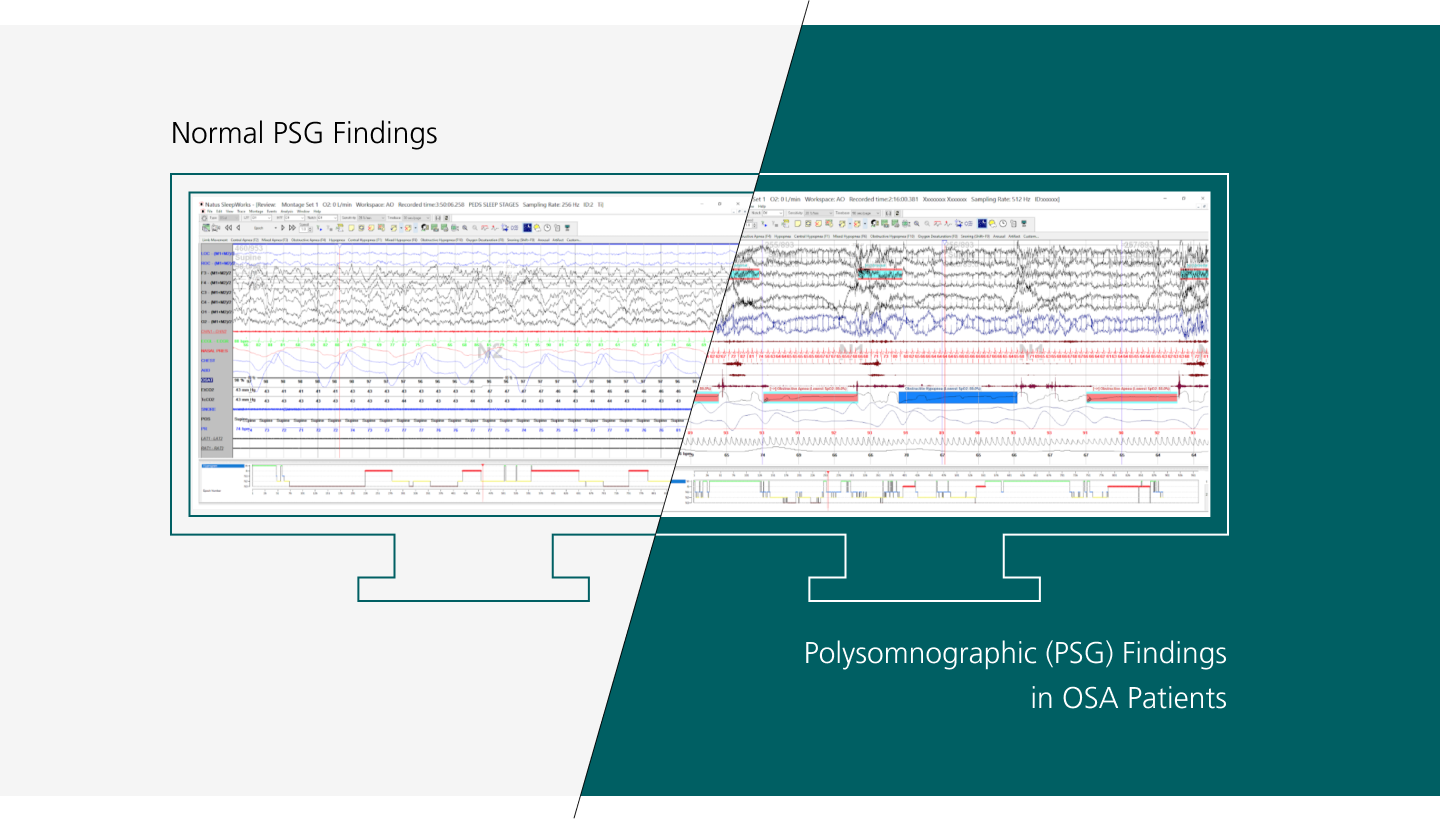
La polisomnografía (PSG), a la que también se denomina estudio del sueño, es la prueba más usada en el diagnóstico de la apnea del sueño obstructiva. La PSG mide distintas variables del sueño, incluido el índice de apnea-hipoapnea (AHI, por sus siglas en inglés) que es la suma de las apneas (obstrucción completa del colapso de las vías respiratorias superiores) e hipoapneas (obstrucción parcial) por hora de sueño.
La apnea se define como la ausencia de flujo de aire durante más de 10 segundos, y la hipoapnea es la reducción del esfuerzo respiratoria con más de un 4 % de desaturación del oxígeno. Un AHI de más de cinco eventos por hora de sueño se estima que es anormal y en ese caso se considera que el paciente tiene un trastorno del sueño.
Los procedimientos médicos de las pruebas del sueño incluyen la monitorización no asistida del sueño y polisomnografía asistida, y existen distintos niveles y clasificaciones de conformidad con las normas de la AASM en función de los canales registrados.
Los estudios del sueño con PSG de nivel 1 se realizan por la noche en una laboratorio del sueño u hospital. El estudio se utiliza para ayudar a determinar la causa del exceso de sueño durante el día y para diagnosticar distintos trastornos del sueño.
Un estudio del sueño con PSG de nivel 2 registra ondas cerebrales, latidos cardiacos y la respiración del paciente mientras duerme. También traza los movimientos de los ojos y las extremidades y el nivel de oxígeno en sangre.
La PSG de laboratorio asistida de nivel 2 requiere un mínimo de siete canales:
El estudio del sueño con PSG de nivel 2 también se realiza en el domicilio del paciente con un polisomnógrafo portátil no asistido. En este caso se necesita un mínimo de siete canales:
El estudio del sueño con PSG de nivel 3 se realiza en el domicilio del paciente. El dispositivo proporcionado registra datos tales como los niveles de oxígeno, el ritmo cardíaco, el flujo de aire, los ronquidos y otros parámetros mientras duerme el paciente. Para realizar un estudio del sueño con PSG de nivel 3 con un polisomnógrafo portátil no asistido se necesita un mínimo de cuatro canales:
Un estudio del sueño con PSG de nivel 4 hace referencia a la detección de apneas del sueño con oximetría, que mide los niveles de oxígeno en sangre y también puede incluir la medición del ritmo cardíaco. Los estudios del sueño con PSG de nivel 4 suelen emplearse como pruebas para detectar trastornos del sueño en pacientes pediátricos.
Tras el diagnóstico de apnea del sueño a un paciente, hay que definir el dispositivo adecuado para su tratamiento. Algunas opciones para tratar a los pacientes con apnea del sueño son:
Presión positiva continua en las vías respiratorias (CPAP, por sus siglas en inglés): este dispositivo incluye una mascarilla que el paciente coloca sobre la nariz y actúa a modo de divisor neumático para evitar la obstrucción en las vías respiratorias superiores.
Dispositivo de avance mandibular: en el caso de pacientes con retrognacia, este dispositivo oral impide que la lengua bloquee la garganta moviendo hacia delante la mandíbula inferior.
Sistema diseñado para abrir la vía respiratoria: este dispositivo crea una presión negativa suave en la vía aérea oral para desplazar hacia delante el paladar suave y, por tanto, incrementar el tamaño de la vía aérea faríngea.
Estimulador de la vía aérea superior: se trata de un dispositivo implantado que detecta los patrones de la respiración y administra una estimulación suave de las ramificaciones del nervio hipoglosal que puede empujar la lengua hacia delante y aumentar el tamaño de la vía aérea retroglosal.
Cirugía: en el caso de pacientes que tienen un tabique nasal desviado, amígdalas inflamadas y adenoides, o una mandíbula inferior pequeña que hace que la garganta se vuelva demasiado estrecha, la cirugía, como una somnoplastia, uvulopalatofaringoplastia (UPFP, por sus siglas en inglés), uvulopalatofaringoplastia
035383 RevB